Dre Papastathi Chrysoula | Endocrinologue-Diabétologue FMH Médecin-cheffe Adjointe, Hôpital de Pourtalès, Neuchâtel
Le diabète, facteur de risque cardiovasculaire
La prévalence du diabète atteint un seuil épidémique dans le monde entier. En Suisse, en 2017, 4% de la population souffraient du diabète. La maladie atteint 11% des personnes de 65 ans et plus, les hommes de cette classe d’âge étant plus fréquemment touchés que les femmes (14% contre 9%). Ces proportions ont augmenté depuis 2007 (hommes: 11%; femmes: 8%) (1).
Le diabète est associé à une augmentation majeure du risque de pathologies cardiovasculaires et il fait actuellement partie des dix premières causes de mortalité dans le monde.
Alors que la cardiopathie ischémique et l’accident vasculaire cérébrale représentent la première cause de mortalité chez les patients présentant un diabète, l’insuffisance cardiaque est la deuxième pathologie cardiovasculaire la plus fréquente chez ces patients. L’AOMI, selon quelques auteurs, est considérée aujourd’hui comme la première manifestation de maladies cardiovasculaires chez les patients diabétiques de type 2.
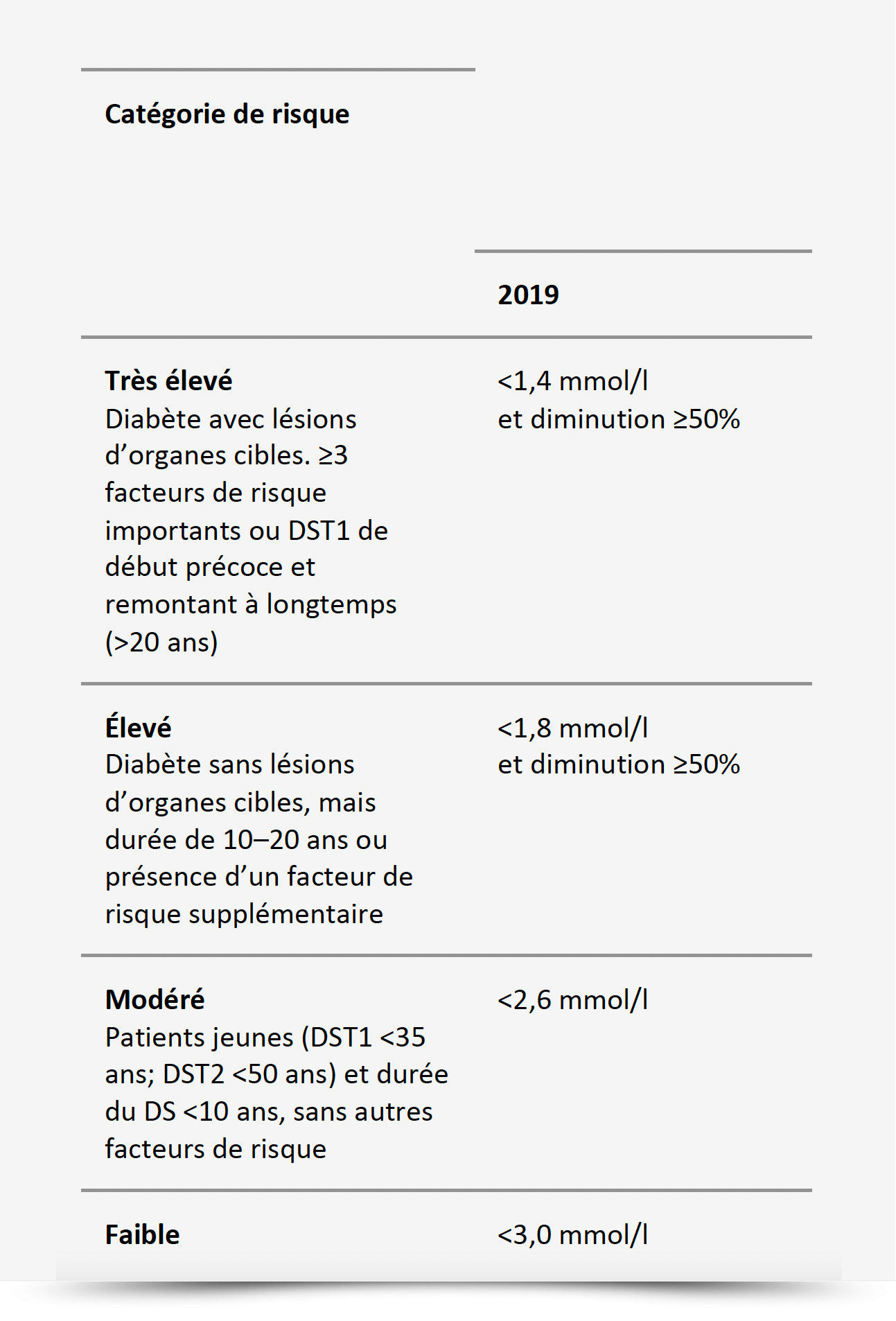
Les recommandations en vigueur (2) place les patients qui souffrent d'un diabète de type 1 de > 20 ans à un risque cardiovasculaire très élévé comme le patient avec un diabète de type 2 et une maladie cardiovasculaire avérée ou une atteinte d’organe-cible (microalbuminurie, insuffisance rénale avec DFGe 30 ml/min, rétinopathie, hypertrophie ventriculaire gauche) ou au moins trois facteurs de risque cardiovasculaire (âge > 65 ans, tabagisme, hypertension artérielle, hyperlipidémie, obésité) ; Lorsqu’il n’y a pas encore de lésions d’organes cibles, que la maladie dure depuis 10–20 ans ou qu’il n’y a pas de facteurs de risque supplémentaires, les patients diabétiques type 1 et type 2 sont assignés au groupe de risque élevé; en cas de plus courte durée de la maladie sans facteurs de risque, ils sont assignés au groupe de risque modéré (tableau 1).

AS CARDIOVASCULAIRED: «atherosclerotic cardiovascular disease»; SCORE: «systematic coronary risk estimation»; ¬HF: hypercholestérolémie familiale; IR: insuffisance rénale chronique, DFGe: débit de filtration glomérulaire estimé; DS: diabète sucré; DST1: diabète sucré de type 1; DST2: diabète sucré de type 2; LDL-C: «low density lipoprotein cholesterol»; PA: pression artérielle.
L'hyperglycémie chronique est un facteur de risque cardiovasculaire puissant ;
L’hyperglycémie, dans le cas d'un diabète de type 2, résulte d'une altération de la réponse à l'insuline dans les tissus au niveau hépatique et musculaire et par un dysfonctionnement des cellules beta des ilots des Langerhans. Dans le cadre d'un diabète de type 1, l'hyperglycémie est secondaire à' la destruction quasiment totale des cellules beta, une procédure abrupte, d'origine auto-immune.
L’hyperglycémie exerce un effet direct sur l’endothélium et elle joue un rôle sur l’induction et progression de l’athérosclérose. Les complications vasculaires peuvent se développer et être présentes bien avant le diagnostic d’un diabète de de type 2, c’est-à –dire au stade du prédiabète.
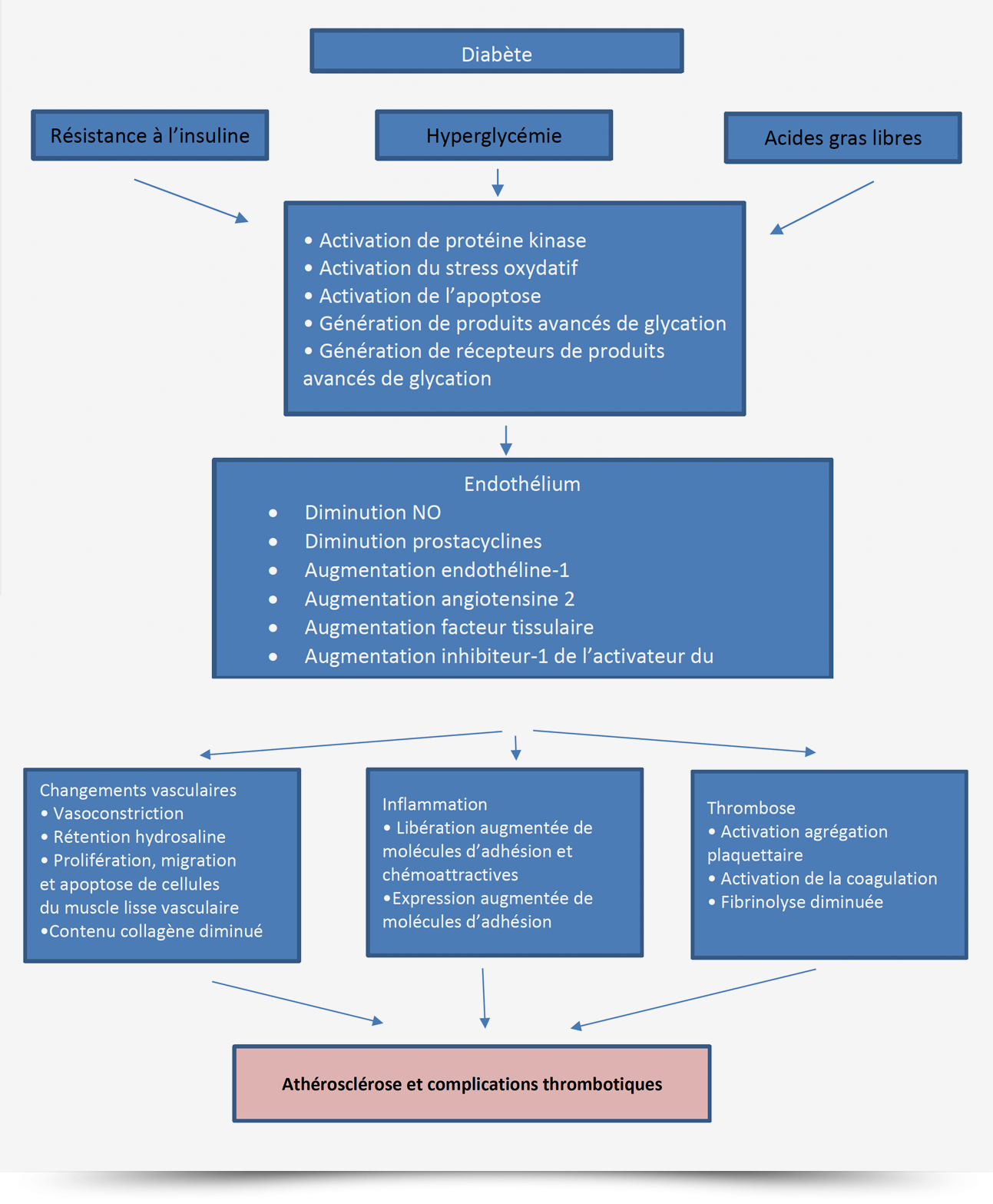
La Physiopathologie de l’athérosclérose dans le contexte du diabète :
La pathogenèse de l’athérosclérose dans le diabète est multifactorielle.
Les patients diabétiques sont caractérisés par un état pro-athérosclérotique et prothrombotique, avec un risque accru de rupture de plaque lié à l’inflammation, une dysfonction endothéliale, une activation des plaquettes, des perturbations de la cascade de coagulation, ainsi qu’une inhibition du système endogène thrombolytique (Figure 1).
Le rôle de l’anomalie de la glycémie à jeun (Impaired Fasting Glucose, IFG)
L’IFG a été retrouvé d’être corrélée de manière linéaire et significative avec le risque cardiovasculaire. Le risque augmente à partir du seuil de 5.6mmol/l. Les données de l’étude prospective EpiDREAM (4) ont mis en lumière cette relation linéaire : pour chaque augmentation de la glycémie à jeun de 1 mmol/l le risque cardiovasculaire augmente de 17%. Il convient de noter que cette dysglycémie a été bien plus dangereuse chez les groupes qui présentaient un risque cardiovasculaire absolu plus bas comme par exemple les jeunes patients et les non-fumeurs.
Les autres facteurs de risque cardiovasculaire « habituels »
Le niveau du cholestérol, l’hypertension artérielle systolique, le tabagisme et le syndrome métabolique augmentent considérablement le risque coronarien et la mortalité chez les diabétiques.

Est-ce que les patients diabétiques de type 1 sont en haut risque cardiovasculaire ?
Le risque cardiovasculaire est significativement augmenté chez les patients diabétiques de type 1 (DT1). Selon une étude écossaise, il existe une diminution d'environ 12 ans de l'espérance de vie chez les patients DT1, comparés à la population générale (13). Les maladies cardiovasculaires expliquent, pour plus de 45 % chez les hommes et de 42 % chez les femmes, cette réduction de l'espérance de vie.
La même donnée est apparue sur une méta-analyse, regroupant 26 études : une augmentation du risque de complication cardiovasculaire, chez les patients DT1, de 5,62 chez les hommes et de 11,32 chez les femmes comparés à des sujets non-diabétiques d'âge comparable (14). Il apparait que les accidents cardiovasculaires qui surviennent à un âge nettement plus jeune, chez les patients DT1.
Une étude réalisée à partir du registre suédois, ayant analysé 27 195 patients DT1 et 135 178 sujets témoins appariés au cours d'un suivi médian de 10 années, a objectivé une augmentation de la mortalité cardiovasculaire de 7,38 fois chez les patients dont le diabète est survenu avant l'âge de 10 ans et de 3,34 fois chez ceux dont le diabète a été diagnostiqué entre 26 et 30 ans (15). Il est donc important de noter que l'augmentation du risque cardiovasculaire au cours du DT1 est d'autant plus marquée que le diabète est survenu jeune.
Les raisons
Les raisons de cette augmentation significative du risque cardiovasculaire, au cours du DT1, ne sont pas encore totalement éclaircies. L'hyperglycémie chronique apparaît comme un facteur majeur en cause dans l'augmentation du risque cardiovasculaire au cours du DT1. Les données de l'étude DCCT/EDIC (16) montrent que chaque élévation de l'HbA1c de 1 % s'accompagne d'une augmentation du risque de survenue d'accidents cardiovasculaires majeurs de 42 %. Les facteurs de risque cardiovasculaire « habituels » (tabac, LDL-cholestérol, hypertension artérielle) majorent ce risque cardiovasculaire, de manière indépendante. Néanmoins, le risque cardiovasculaire demeure élevé chez les patients DT1 bien contrôlés sans facteurs de risque cardiovasculaire associés, indiquant l'existence d'autre mécanismes physiopathologiques. Parmi ceux-ci, les hypoglycémies, la variabilité glycémique, et les quasi-constantes anomalies qualitatives et fonctionnelles des lipoprotéines sont susceptibles de jouer un rôle important.
Le rôle de l’hypoglycémie
Au cours du diabète de type 2, l'association entre hypoglycémies et risque de survenue d'accidents cardiovasculaires est retrouvée dans de nombreuses études et confirmée dans une large méta-analyse (17). Plusieurs hypothèses sont avancées pour expliquer l'augmentation du risque d'événements cardiovasculaires chez les patients présentant de fréquentes hypoglycémies : l'élévation des taux de catécholamines plasmatiques, une augmentation de l'inflammation, et une dysfonction endothéliale Par ailleurs, les hypoglycémies favorisent l'allongement de l'espace QT, et ainsi la survenue d'arythmies cardiaques, dont certaines ont été montrées responsable de mort brutales.
Il est tout à fait possible que les hypoglycémies puissent favoriser la maladie cardiovasculaire au cours du DT1, mais les preuves épidémiologiques sont encore peu nombreuses. Cependant, il a été montré, chez des patients DT1 bien contrôlés (HbA1c moyenne : 6,6 %) présentant des hypoglycémies répétées, en comparaison à des patients présentant peu d'hypoglycémies, une réduction de la vasodilatation artérielle brachiale, une augmentation de l'épaisseur intima-média, et une élévation des taux plasmatique d'ICAM-1, traduisant une dysfonction endothéliale. En outre, dans l'étude DCCT/EDIC, chez les patients avec une HbA1c moyenne < 7,5 %, les hypoglycémies sévères étaient un facteur indépendant de score calcique augmenté (18). Selon une étude rétrospective danoise, portant sur une période de dix ans, les jeunes diabétiques de moins de 35 ans ont quasiment neuf fois plus de risque de mourir subitement d’un accident cardiaque, par rapport aux autres jeunes du même âge non diabétiques (19). Le risque est encore plus élevé en cas de diabète de type 1. Ils précisent que les morts subites par arythmie peuvent être induites par des complications liées au diabète, comme l'hypoglycémie ou la neuropathie autonome cardiaque diabétique, qui survient autant chez l'adulte que chez l'enfant, avec un diabète de type 1
La variabilité glycémique
La variabilité glycémique, est un « cluster » hétérogène de désordres glycémiques dont le dénominateur commun est la présence de fluctuations rapides ou lentes des marqueurs glycémiques. La technologie de l'enregistrement glycémique continu (CGM) a permis de mieux la comprendre.
Les variations rapides, dites à court terme, correspondent à des fluctuations de la glycémie entre pics et nadirs sur la même journée ou à des variations des profils glycémiques des 24 heures d'un jour à l'autre.
Les variations lentes, dites à long terme, correspondent à des ondulations de certains marqueurs de l'homéostasie glucidique : glycémies ou hémoglobine glyquée (HbA1c) entre deux consultations espacées de quelques semaines ou mois]. Cette distinction entre fluctuations aiguës et ondulations lentes n'est pas toujours bien explicitée, y compris dans les publications scientifiques.
L'excès de variabilité glycémique : facteur ou marqueur de risque
À ce jour, il existe de fortes présomptions pour dire que les variabilités glycémiques à long et moyen terme sont à la fois des marqueurs et des facteurs de risque cardiovasculaire, bien que nous manquions de preuves factuelles fondées sur l'« evidence-based medicine ». En effet, la plupart des études sont observationnelles ou basées sur des analyses rétrospectives d'essais interventionnels ou de suivis de cohortes. Au départ, ces études n'avaient pas été conçues pour répondre à la question de savoir si les variabilités glycémiques au sens large du terme sont simplement associées à une augmentation des évènements indésirables ou si elles en sont responsables.
Relation entre variabilité glycémique à court terme et risque cardiovasculaire : À ce jour, les seules études interventionnelles qui ont donné des résultats intéressants, sont celles qui ont été réalisées chez des patients admis en unités de réanimation pour des pathologies sévères ayant entraîné des troubles de la régulation glycémique. Dans ces études il a été globalement observé que la recherche combinée de la normoglycémie et de la réduction de la variabilité glycémique améliore le pronostic vital de ces sujets (20, deux études citées).
Quand on sait, d'une part, que les hypoglycémies sévères sont associées avec le risque d'accident cardiovasculaire aigu et de complications chroniques du diabète et, d'autre part, que les hypoglycémies induisent des troubles du rythme cardiaque, il devient évident que nous disposons d'arguments forts pour dire qu'une variabilité glycémique excessive est un facteur d'évènements cardiovasculaires indésirables, au moins de manière indirecte par l'intermédiaire des hypoglycémies.
Relation entre variabilité glycémique à long terme et risque d'évènements graves :
Il y a quelques années, Gorst et al (21). ont publié une revue de la littérature et une méta-analyse portant sur 20 études conduites dans le DT1 (7 études) et le DT2 (13 études). Les auteurs ont montré que l'augmentation du risque de survenue d'évènements cardiovasculaires était associée à une augmentation de la variabilité de l'HbA1c.
L’étude est une analyse post hoc des données fournies par l'étude « Action to Control Cardiovascular Risk in Diabetes » (ACCORD) a montré que l'incidence des décès quelle qu'en soit la cause augmente avec l'augmentation de la variabilité de l'HbA1c exprimée par le VIM (« Variability Independent of the Mean ») quel que soit le groupe de sujets (traitement standard ou traitement intensif). Il est à noter toutefois que l'augmentation de l'incidence des décès est également dépendante de l'exposition chronique au glucose, c'est-à-dire du niveau de l'HbA1c (22).
Le débat si l’impact de la variabilité a long terme n’est pas simplement du a l’hyperglycémie ambiante, dans la mesure ou les deux paramètres sont corrélés, reste ouvert.
Anomalies lipidiques « cachées »
Le bilan lipidique standard du patient DT1 ne présente, en règle, pas d'anomalie. Les triglycérides (TG) sont normaux ou légèrement diminués, le LDL-C est normal, et le HDL-C est normal ou légèrement augmenté. Cependant, il existe, chez les patients DT1, d'importantes anomalies qualitatives et fonctionnelles des lipoprotéines à potentiel athérogène (23). En effet, alors que le taux de TG plasmatiques est normal, les VLDL sont modifiées, enrichies en cholestérol estérifié. Ces VLDL modifiées favorisent localement la production de cytokines pro-inflammatoires, et sont captées de façon préférentielle par les macrophages entraînant leur transformation en cellules spumeuses, qui forment le lit de la plaque d'athérome. Il est, par ailleurs, noté une diminution du rapport cholestérol libre/lécithine réduisant la fluidité et la stabilité des VLDL. Les lipoprotéines LDL des patients DT1 sont enrichies en TG favorisants la formation de LDL petites et denses qui sont athérogènes. Il est, par ailleurs, noté une augmentation de l'oxydation des LDL. Ces modifications qualitatives de la composition des lipoprotéines entraînent des anomalies fonctionnelles préjudiciables. Ainsi, il a été montré que les lipoprotéines HDL des patients DT1 ont perdu leur effet vasorelaxant endothélium-dépendant (24). Il semble que la diminution de la sphingosine-1-phosphate au sein des HDL pourrait être en cause dans la mesure où celle-ci favorise la production, par l'endothélium, de NO (Nitric Oxide) à action vasodilatatrice.
Les maladies cardio-vasculaires associées au diabète
Dans une revue systématique de 4.549.481 patients diabétiques, la prévalence de complications des maladies cardiovasculaires était de 32.2% (5). Chez les patients diabétiques de type 2, elles se développent 15 ans plus tôt (par rapport à la population non-diabétique) et elles représentent la première cause de mortalité et de morbidité. Les femmes diabétiques sont particulièrement concernées, avec un ratio de 2 à 5 fois plus élevé.
Les causes de mortalité cardiovasculaire chez les patients diabétiques type 2 sont la morte subite (27% de mort cardiovasculaire) et l’infarctus du myocarde et l’accident vasculaire cérébrale (21% du mort cardiovasculaire).
Maladie coronarienne
Il s’agit de la maladie cardiovasculaire la plus fréquente, touchant le 21% des diabétiques (6).
Sur une étude danoise des 3.3millions des patients (10), les patients diabétiques sans antécédents de maladie coronarienne, ont eu le même risque de présenter un infarctus du myocarde sur 5 ans qu’un patient non diabétique avec un antécédent d’infarctus. Le diabète confère à lui seul un risque de survenue d’un syndrome coronarien aigu similaire au risque lié à une maladie vasculaire déjà présente chez les non-diabétiques.
Malgré les bénéfices des traitements pharmaco-invasifs précoces, et le l’angioplastie primaire des diabétiques et notamment les femmes subissent un taux de mortalité plus élevé que les patients non diabétiques.
L’insuffisance cardiaque
Le diabète est un facteur de risque majeur d’insuffisance cardiaque (8). Dans les essais portant sur les hypoglycémiants, on a dénombré jusqu’à 30 % d’insuffisants cardiaques. Le risque d’insuffisance cardiaque est 2 à 5 fois plus important chez les diabétiques. Les sujets ayant une insuffisance cardiaque, quant à eux, vont plus souvent présenter un diabète en raison d’un état d’insulinorésistance ou encore d’une large utilisation des thiazidiques. De manière globale, 36 % des patients en insuffisance cardiaque sont diabétiques et jusqu’à 50 % s’ils sont hospitalisés pour une décompensation cardiaque aigüe. Il est à noter que l’entrée dans la pathologie cardiovasculaire chez les patients diabétiques, se fait plus fréquemment par un tableau d’insuffisance cardiaque que d’infarctus du myocarde.
La cardiomyopathie diabétique est une forme précoce d’insuffisance cardiaque (9) . Il s’agit d’une cardiomyopathie complexe associant de multiples mécanismes physiopathologiques à un niveau systémique, cardiaque, cellulaire et moléculaire.
Elle se caractérise par un remodelage de la ventriculaire gauche, voire une discrète hypertrophie ventriculaire gauche, une dysfonction diastolique et une dysfonction systolique caractérisée par une altération modérée du strain global longitudinal.
Le remodelage ventriculaire gauche et l’hypertrophie ventriculaire gauche sont tous deux connus pour être associés à une augmentation de la morbi-mortalité. Concernant la dysfonction diastolique, les troubles de la relaxation ne sont que peu associés au pronostic. Cependant, la progression d’une dysfonction diastolique vers des critères plus en faveur d’une augmentation des pressions de remplissage ventriculaire gauche est associée à une augmentation du risque d’insuffisance cardiaque et de mortalité.
Accident Vasculaire Cérébrale
Le diabète est reconnu d’être un facteur indépendant pour les AVC. L’incidence chez les diabétiques est augmentée de 2.5 à 3.5 fois (5,7). Le diabète est responsable des hospitalisations plus prolongées et les séquelles neurologiques tendent à être plus sévères chez la population diabétique. Pour chaque 1% d’augmentation de l’Hba1c, la probabilité d’un AVC létal augmente de 1.37.
Artériopathie oblitérante des membres inferieurs
L’Artériopathie oblitérante des membres inferieurs (AOMI) chez les patients diabétiques diffère de celle que l’on peut voir en l’absence du diabète (7) : en cas de diabète elle est plus précoce, d’évolution plus rapide. Elle touche le 20% des patients diabétiques et le 30% de patients à très haut risque cardiovasculaire. Les femmes diabétiques son à 8.6 fois plus à risque de développer une AOMI comparé aux femmes non diabétiques.
Selon une revue, il s’agit de la première manifestation de maladies cardiovasculaires chez les patients diabétiques de type 2 aujourd’hui (7). Cette étude menée sur 1.9m des patients diabétiques conclue que 6.2% des patients ont présenté avec une AOMI comme maladie cardiovasculaire.
Le traitement de l’AOMI est jalonné de nombreux obstacles, le diabète étant le plus important. En effet, le traitement endovasculaire qui est l’alternative retenue par rapport à la chirurgie ouverte (pontage vasculaire), présente un taux plus bas de réussite chez les diabétiques. Dans une étude rétrospective, monocentrique, le taux de resténose après 1 an d’angioplastie intrapoplitale était de 84% chez les patients diabétiques, vs 54% chez les no diabétiques (11).
Vers une prise en charge optimisée pour les patients diabétiques
L’objectif, pour chaque patient diabétique, est d’éviter la survenue d’un événement cardiovasculaire athérosclérotique et de limiter le développement de complications microvasculaires (3). Ces deux raisons expliquent pourquoi nous privilégions les GLP-1 RA et les inhibiteurs des SGLT-2 qui ont démontré en prévention secondaire une réduction des évènements cardiovasculaires, de la mortalité cardiovasculaire et de la mortalité totale ainsi qu’un effet néphroprotecteur. Selon les nouvelles recommandations de l’Association Americaine de Diabète (ADA-2022)(25) : « other medications (glucagon-like peptide 1 [GLP-1] receptor agonists, sodium–glucose cotransporter 2 [SGLT2] inhibitors), with or without metformin based on glycemic needs, are appropriate initial therapy for individuals with type 2 diabetes with or at high risk for atherosclerotic cardiovascular disease (ASCARDIOVASCULAIRED), HF, and/or chronic kidney disease (CKD) ».
L’association d’un agoniste du récepteur du GLP-1 et d’un inhibiteur SGLT-2, bien que faisant du sens et ayant montré des effets complémentaires et potentiellement intéressants dans la physiopathologie sous-jacente au diabète, reste à l’heure actuelle non remboursée, sauf demande écrite auprès des caisses maladie.
Bien entendu, la première ligne non pharmacologique reste l’adaptation du style de vie (favoriser la perte pondérale et l’activité physique).
Objectifs Hba1c :
Chez les jeunes adultes atteints d’un diabète récemment diagnostiqué et ne souffrant pas de maladie cardiovasculaire, un taux d’Hba1c <7% est un objectif raisonnable (un taux de plus strict <6,5% peut être visé chez les patients n’ayant pas de risque significatif d’hypoglycémie). Chez les patients âgés souffrant d’un diabète de longue durée et chez les patients ayant des antécédents d’hypoglycémie sévère, une espérance de vie limitée, des complications micro et/ou macro-vasculaires avancées ou de nombreuses comorbidités, et qui sont traités avec une sulfonylurée ou de l’insuline, un objectif moins strict est recommandé (<8,0%). L’HbA1c doit être réévaluée au moins deux fois par an si l’objectif est atteint, et trimestriellement dans le cas contraire.
Objectifs LDL :
- https://www.bfs.admin.ch › etat-sante › maladies › diabete
- Francois Mach et al. 2019 ESC/EAS guidelines: European Heart Journal, Volume 41, Issue 44, 21 November 2020, Page 4255.
- Recommandations de la Société Suisse d’Endocrinologie et de Diabétologie (SGED-SSED) pour le traitement du diabète de type 2 (2020).
- Anand SS, Dagenais GR, Mohan V, et al. Glucose levels are associated with cardiovascular disease and death in an international cohort of normal glycaemic and dysglycaemic men and women: The EpiDREAM cohort study. Eur J Prev Cardiol 2012; 19: 755–764.
- Einarson TR, Acs A, Ludwig C, et al. Prevalence of cardiovascular disease in type 2 diabetes: A systematic literature review of scientific evidence from across the world in 2007–2017. Cardiovasc Diabetol 2018; 17: 83.
- Ballotari P, Ranieri SC, Luberto F, et al. Sex differences in cardiovascular mortality in diabetics and nondiabetic subjects: A population-based study (Italy). Int J Endocrinol 2015; 2015: 914057.
- Shah AD, Langenberg C, Rapsomaniki E, et al. Type 2 diabetes and incidence of cardiovascular diseases: A cohort study in 1.9 million people. Lancet Diabetes Endocrinol 2015; 3: 105–113.
- Authors/Task Force Members, Ryden L, Grant PJ, et al. ESC Guidelines on diabetes, pre-diabetes, and cardiovascular diseases developed in collaboration with the EASD: The Task Force on diabetes, pre-diabetes, and cardiovascular diseases of the European Society of Cardiology (ESC) and developed in collaboration with the European Association for the Study of Diabetes (EASD). Eur Heart J 2013;34:3035–87.
- Jia G, Hill MA and Sowers JR. Diabetic cardiomyopathy: An update of mechanisms contributing to this clinical entity. Circ Res 2018; 122: 624–638.
- The Danish National Diabetes Register: trends in incidence, prevalence and mortality. Diabetologia volume 51, pages2187–2196 (2008).
- Thiruvoipati T, Kielhorn CE and Armstrong EJ. Peripheral artery disease in patients with diabetes: Epidemiology, mechanisms, and outcomes. World J Diabetes 2015; 6: 961–969.
- Vergès B. Cardiovascular disease in type 1 diabetes: A review of epidemiological data and underlying mechanisms. Diabetes Metab 2020;46:442–9.
- Livingstone SJ, Looker HC, Hothersall EJ, et al. Risk of cardiovascular disease and total mortality in adults with type 1 diabetes: Scottish registry linkage study. PLoS Med 2012;9: e1001321.
- Huxley RR, Peters SA, Mishra GD, Woodward M. Risk of all-cause mortality and vascular events in women versus men with type 1 diabetes : a systematic review and meta-analysis. Lancet Diabetes Endocrinol 2015;3:198– 206.
- Rawshani A, Sattar N, Franzén S, et al. Excess mortality and cardiovascular disease in young adults with type 1 diabetes in relation to age at onset: a nationwide, register-based cohort study. Lancet 2018;392:477–86.
- Miller RG, Costacou T, Orchard TJ. Risk factor modeling for cardiovascular disease in type 1 diabetes in the Pittsburgh Epidemiology of Diabetes Complications (EDC) study: a comparison with the Diabetes Control and Complications Trial/Epidemiology of Diabetes Interventions and Complications study (DCCT/EDIC). Diabetes 2019;68:409–19.
- Goto A, Arah OA, Goto M, et al. Severe hypoglycaemia and cardiovascular disease: systematic review and meta-analysis with bias analysis. BMJ 2013;347:f4533].
- Fährmann ER, Adkins L, Loader CJ, et al. Severe hypoglycemia and coronary artery calcification during the diabetes control and complications trial/epidemiology of diabetes interventions and complications (DCCT/EDIC) study. Diabetes Res Clin Pract 2015;107: 280–9.].
- Sudden cardiac death among persons with diabetes aged 1–49 years: a 10-year nationwide study of 14 294 deaths in Denmark Thomas Hadberg Lynge 1†, Jesper Svane 1 *† , Ulrik Pedersen-Bjergaard 2 , Gunnar Gislason 3,4,5, Christian Torp-Pedersen6,7, Jytte Banner8 , Bjarke Risgaard1 , Bo Gregers Winkel 1 , and Jacob Tfelt-Hansen1,8 for ESCAPE-NET. European Heart Journal (2019) 41, 2699–2706.
- Krinsley JS. Glycemic variability and mortality in critically ill patients: the impact of diabetes. J Diabetes Sci Technol 2009;3:1292– Krinsley JS. The long and winding road toward personalized glycemic control in the critically ill. J Diabetes Sci Technol 2018;12:26–32.
- Gorst C, Kwok CS, Aslam S, et al. Long-term glycemic variability and risk of adverse out- comes: a systematic review and meta-analy-sis. Diabetes Care 2015;38:2354–
- Sheng CS, Tian J, Miao Y, et al. Prognostic significance of long-term HbA1c variability for all-cause mortality in the ACCORD trial. Dia-betes Care 2020;43:1185–
- Vergès B. Dyslipidemia in type 1 diabetes: A masked danger. Trends Endocrinol Metab 2020;31:422– [28]
- Denimal D, Pais de Barros JP, Petit JM, et al. Significant abnormalities of the HDL phospho- sphingolipidome in type 1 diabetes despite normal HDL cholesterol concentration. Atherosclerosis 2015;241:752–
- Standards of Medical Care in Diabetes—2022 Abridged for Primary Care Providers American Diabetes Association doi.org/10.2337/cd22-as01.