
Dre Mariangela Gagliano | Service de gériatrie RHNe
Centre Mémoire
Vieillissement et maladie neurodégénérative :
En 2021, l’espérance de vie en Suisse se monte à 81,6 ans pour les hommes et à 85,7 ans pour les femmes à la naissance1. Selon les scenarii de vieillissements démographiques évoqués, un quart de la population vivant en Suisse serait âgée de > 65 ans en 2040 et la proportion de personnes âgées de > 85 ans devrait tripler jusqu’en 20502. En comparaison internationale avec d’autres pays de l’Organisation de coopération et de développement économiques (OCDE), l’espérance de vie à l’âge de 65 ans en Suisse est une des meilleures au monde3. Cependant, la proportion de personnes âgées de > 65 ans jugée en bonne santé se retrouve elle dans la moyenne de l’OCDE, témoignant d’un risque bien présent de développer une polymorbidité avec l’âge même dans notre système de santé réputé comme excellent.
L’avancée en âge étant un des facteurs corrélés au risque de développer des troubles neurocognitifs, les pathologies neurodégénératives avec le déclin cognitif et fonctionnel associés vont représenter un défi sociétal et de santé publique majeur ces prochaines années. Selon les données rendues disponibles pour l’année 2020 par l’association Alzheimer Suisse, 144 300 personnes sont atteintes de troubles neurocognitifs en Suisse avec 3250 personnes touchées rien que dans le canton de Neuchâtel. Il s’avère que la moitié des personnes atteintes n’aurait pas reçu formellement de diagnostic et que plus de deux tiers des personnes touchées sont des femmes. La Maladie d’Alzheimer est le diagnostic de maladie neurodégénérative le plus fréquemment retrouvé.
En 2019, l’estimation des coûts globaux en lien avec les besoins de malades atteints de troubles neurocognitifs s’élevait à 11,8 milliards/an en Suisse. A noter qu’une grande partie de ces coûts estimés sont des prestations d’assistance en soins et d’accompagnement non rémunérées effectuées principalement par les proches aidants.
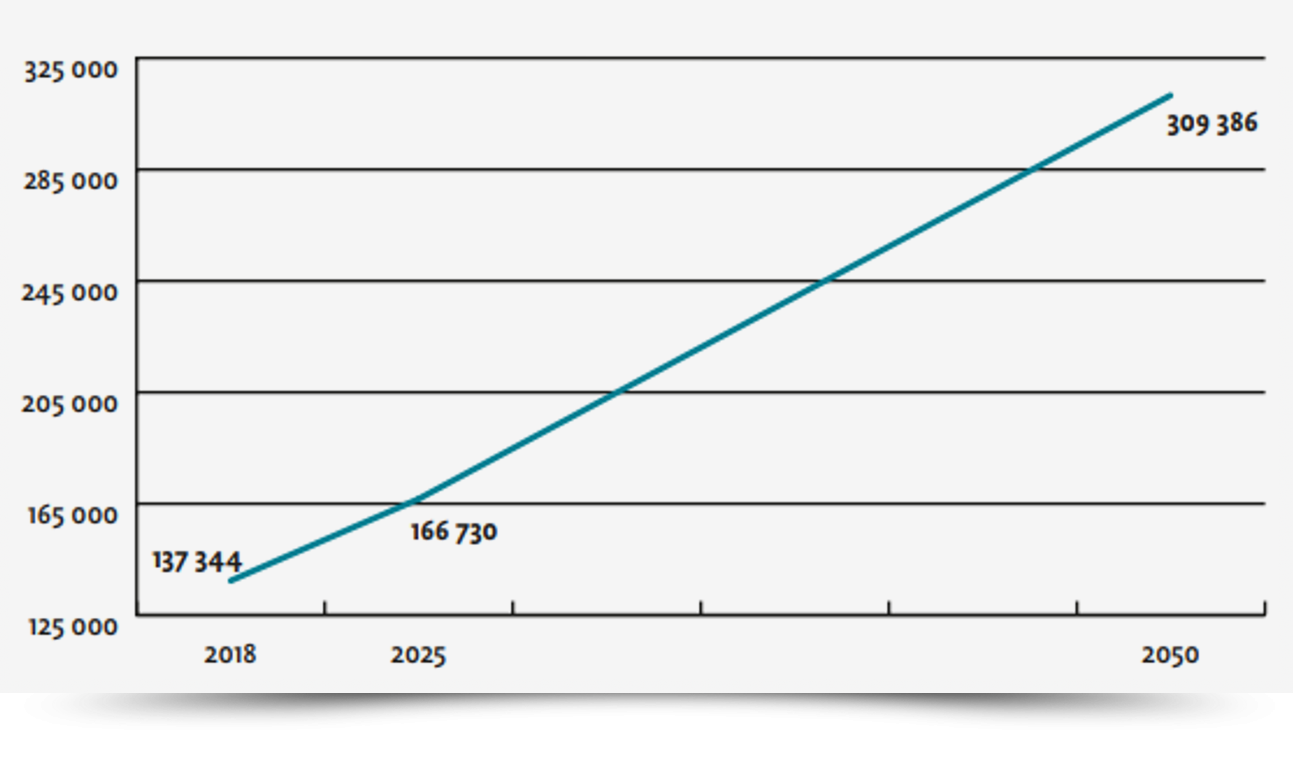
Selon les estimations européennes disponibles, la part de la population suisse souffrant de troubles neurocognitifs devrait doubler d’ici 2050 passant de 1,62% à 3,15% de la population4. Dans ce contexte, le développement de Centre Mémoire interdisciplinaire dédiés à la prise en charge de personnes souffrant de troubles neurocognitifs va prendre de l’importance en Suisse pour offrir des investigations standardisées et un accompagnement adapté aux personnes touchées et à leurs proches.
Fig 1, Nb de personnes présentant des troubles neurocognitifs en Suisse de 2018 à 2050 | adapté de Alzheimer_europe_dementia_in_europe_yearbook_2019.pdf
Apport gériatrique au Centre Mémoire
Après évaluation des demandes reçues, la majorité des patients qui sont référés au Centre Mémoire pour une évaluation gériatrique sont âgés de > 75 ans. Il s’agit d’une population dont l’état de santé est très hétérogène. Certaines personnes étant robustes avec une bonne indépendance et une autonomie préservée à domicile, d’autres au contraire sont très fragiles avec des dépendances multiples.
L’évaluation gériatrique standardisée permet une approche globale des besoins bio-psycho-sociaux d’une personne âgée. Lors d’une première évaluation gériatrique au Centre Mémoire, un dépistage cognitif est effectué principalement mais différents aspects sont également passés en revue (troubles de l’humeur, atteinte sensorielle, mobilité, environnement social, iatrogénie médicamenteuse, indépendance fonctionnelle, risque épuisement du proche aidant...). Si indiqué, un deuxième avis neurologique ou psychiatrique peut être parfois demandé en complément auprès des collègues du Centre Mémoire ; ils peuvent eux-mêmes également solliciter un avis gériatrique si besoin. Le colloque hebdomadaire permet de discuter ensemble des différentes situations rencontrées et reste un moment d’échange et d’interdisciplinarité important. Des investigations usuelles sont planifiées en accord avec le patient (imagerie cérébrale, bilan neuropsychologiques +/- PL pour biomarqueurs ou PET-CT si indiqué) afin d’avancer dans le diagnostic étiologique des troubles. Un entretien de restitution est secondairement planifié et un suivi est proposé si nécessaire.
Les risques de polymédication, de chute et de dénutrition augmentent avec la présence de troubles neurocognitifs ainsi que le risque d’hospitalisation et d’état confusionnel. L’évaluation gériatrique globale permet d’identifier les syndromes gériatriques et les facteurs qui peuvent avoir des répercussions sur l’indépendance fonctionnelle du patient dans son milieu de vie et le maintien de son autonomie. Les besoins, les ressources de la personne atteinte et ses attentes sont investiguées et le patient est vu principalement en présence de son accompagnant principal. L’objectif du gériatre étant d’établir un projet de soins personnalisé adapté au degré de fragilité du patient et un plan d’intervention coordonné avec les autres acteurs du Centre Mémoire et les divers prestataires de soins existants (médecins traitants, ergothérapeutes, soins à domicile etc…) afin de limiter le déclin fonctionnel et cognitif. Les discussions en lien avec les questions ayant trait à l’advance care planning peuvent aussi être abordées lors d’une consultation gériatrique, les patients et leurs proches sont invités à réfléchir autour des directives anticipées et de la représentation thérapeutique. Les compétences interdisciplinaires gériatriques sont également utiles pour aider à l’orientation lors de situations complexes dans le réseau de soins et la prise en charge des proches aidants.
Même si une thérapie curative n’est toujours pas disponible en 2022 pour la Maladie d’Alzheimer ou d’autres pathologies neurodégénératives, les avancées thérapeutiques en cours d’élaboration sont porteuses d’espoir. De plus, il a été établi dans une étude parue dans le Lancet en 2020 qu’agir sur 12 facteurs de risque potentiellement modifiables pouvait permettre de diminuer le risque et la progression des troubles neurocognitifs de manière non négligeable5. Ces facteurs sont bien sûr des facteurs de risque cardiovasculaire (l’hypertension, le diabète, l’obésité, le tabac, l’inactivité physique) mais aussi la dépression, la consommation d’alcool, l’isolement social, la perte d’audition, la pollution de l’air, les impacts crâniens et un faible niveau éducationnel. Prendre en charge l’hypoacousie diminuerait de 8% le risque de prévalence de troubles neurocognitifs par exemple.
Le fatalisme face aux troubles neurocognitifs n’est donc plus d’actualité et il est primordial de proposer d’investiguer des plaintes cognitives lorsqu’un patient les mentionne. Ceci afin de pouvoir poser une hypothèse étiologique, identifier les facteurs de risque modifiables précités et essayer de les prévenir activement quand c’est possible.
Les médecins traitants ont un rôle prépondérant dans le dépistage des troubles neurocognitifs et dans la prévention de ceux-ci. L’évaluation gériatrique qui permet une évaluation de l’indépendance fonctionnelle et du degré de fragilité des patients est un outil précieux dans la prise en charge des personnes âgées souffrant de troubles neurocognitifs. Elle permet de prévenir activement le déclin fonctionnel et d’aider à l’orientation dans le réseau de soin lors de situations complexes.
- bfs.admin.ch/bfs/fr/home/statistiques/population/naissances-deces/esperance-vie.html
- alzheimer-schweiz.ch/fileadmin/dam/Alzheimer_Schweiz/Dokumente/Publikationen-Produkte/Factsheets_Sektionen/Factsheet_MmDSuisse2020
- Panorama de la santé 2021 LES INDICATEURS DE L’OCDE
- Alzheimer Europe Report (2020): Dementia in Europe Yearbook 2019. Estimating the prevalence of dementia in Europe
- Dementia prevention, intervention, and care: 2020 report of the Lancet Commission Gill Livingston, Jonathan Huntley, and all, Lancet 2020; 396: 413–46,